周邊動脈堵塞、周邊血管堵塞、下肢動脈阻塞差異在哪?心臟科醫師專業告訴你!
周邊動脈堵塞、周邊血管堵塞、下肢動脈阻塞差異在哪?
走一小段路就覺得小腿痠、腳麻,休息一下又好轉?不少人以為只是太累、年紀到了,卻不知道這可能和周邊動脈堵塞有關。當血管逐漸變窄、血流變差時,不只容易出現腳冷、腳痛,嚴重時還可能影響日常活動。究竟「周邊動脈堵塞」、「周邊血管堵塞」和「下肢動脈阻塞」是不是同一件事?就讓心臟科醫師,從專業角度帶大家深入了解,幫助你提早發現身體警訊!
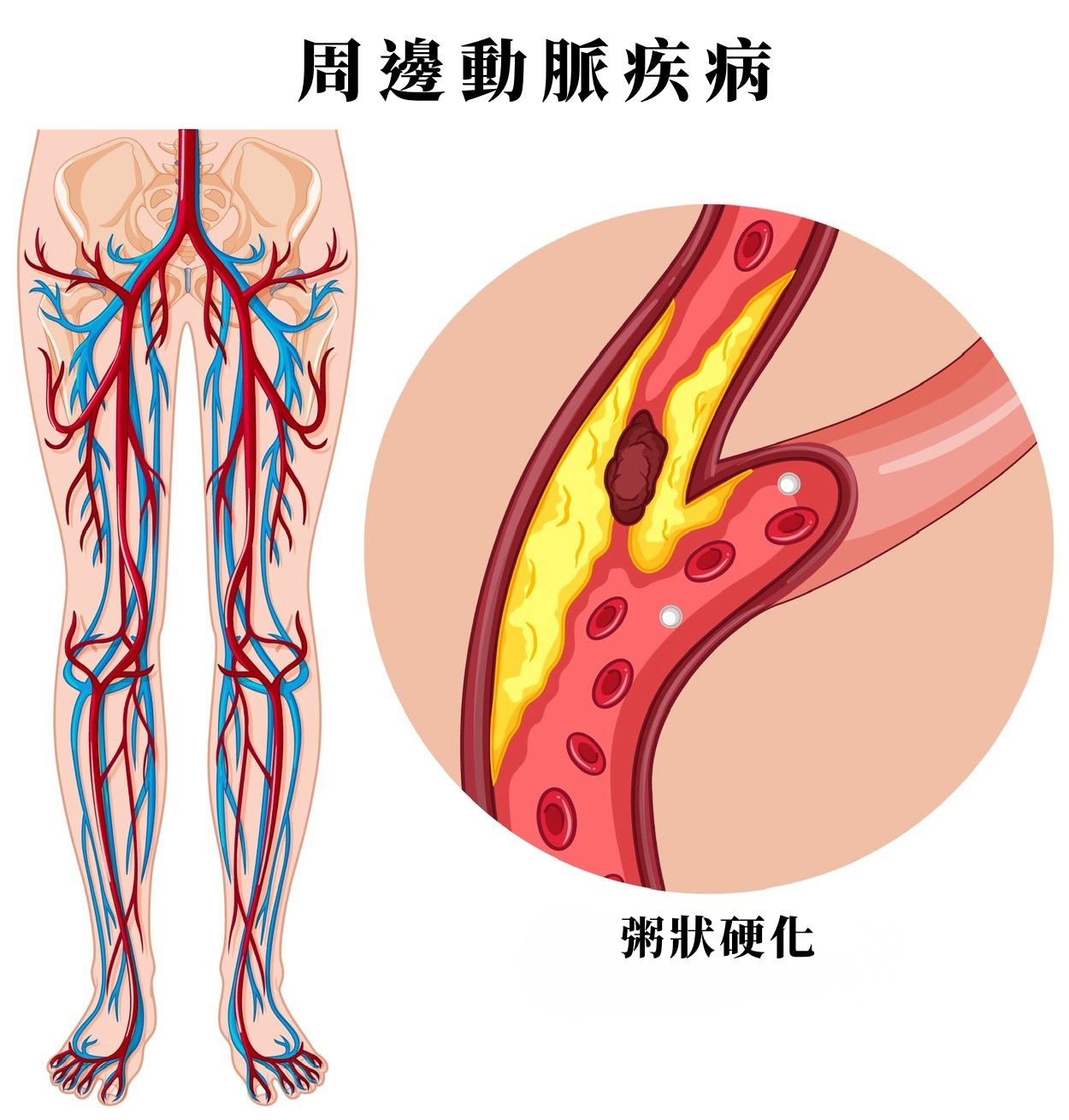
周邊動脈堵塞是什麼?先了解血管變窄的原因
所謂的「周邊動脈堵塞」,通常是指心臟與腦部以外的動脈血管,因為管腔變窄或堵塞,導致血液不易送到四肢組織。其中最常見的原因,是動脈粥狀硬化:我們的血管就好像家裡水槽的排水管一樣,如果裡面常被倒入一些食物殘渣或油污,就容易在內壁形成油垢,造成排水管阻塞;當低密度膽固醇、發炎細胞與鈣質逐漸沉積在動脈內壁,就可能形成「斑塊」,讓原本通暢的血管越變越窄。
周邊動脈堵塞早期不一定會有明顯不適,主要是因為人體有一定的代償能力。在休息狀態下,即使血管已經變窄,血流量仍可能勉強維持組織基本需求。但當走路、爬樓梯或運動時,下肢肌肉需要更多氧氣,血流供應若跟不上,就可能出現小腿痠痛、腳麻、腳冷,或走一段路就必須停下來休息的情形。
周邊動脈堵塞常發生在哪些血管部位?
周邊動脈堵塞好發於下肢血管,常見部位包括:髂動脈、股動脈、膕動脈與膝下小動脈等。也因為病灶多出現在腿部,所以不少人會聽到「下肢動脈阻塞」這個說法。臨床上,周邊動脈堵塞初期症狀可能不明顯,有些人只是覺得走路比較容易痠、爬樓梯比較吃力,休息一下又好轉,因此容易被誤以為是體力變差或年紀增長。
周邊動脈堵塞、周邊血管堵塞、下肢動脈阻塞差別在哪?
| 名稱 | 涵蓋範圍 | 常見原因 | 常見發生部位 |
|---|---|---|---|
| 周邊血管堵塞 | 範圍較廣,可能包含動脈、靜脈與淋巴系統 | 動脈粥狀硬化、血栓、靜脈回流不佳、發炎等 | 心臟與腦部以外的血管系統 |
| 周邊動脈堵塞 | 主要指周邊動脈系統 | 動脈粥狀硬化、血栓、血管狹窄或閉塞 | 髂動脈、股動脈、頸動脈、腎動脈等 |
| 下肢動脈阻塞 | 指腿部動脈血管堵塞 | 下肢動脈狹窄或閉塞,造成組織缺血 | 股動脈、膕動脈、脛動脈、足背動脈等 |
周邊動脈堵塞的常見症狀有哪些?
間歇性跛行,走一段路就痠痛
患者通常在走路一段距離後,出現小腿、大腿或臀部痠痛、抽筋、無力感,停下來休息幾分鐘後會緩解,但再次行走又可能復發。這是因為肌肉活動時需要更多氧氣,但狹窄的血管無法提供足夠血流,導致下肢肌肉短暫缺氧。若經常出現「走一走就痛、休息後又好」的情況,建議進一步就醫評估。
腳麻、腳冷、感覺異常
當下肢血流不足時,腳部與小腿可能出現麻木、冰冷、刺刺的感覺,有些人即使在溫暖環境中,仍覺得單側腳特別冷。這類長期腳麻不能單純當成循環不好或神經壓迫。一般姿勢造成的腳麻,通常改變姿勢後會慢慢改善;但若腳麻合併冰冷、膚色變白或發紫、走路痠痛,就要留意是否與周邊血管堵塞或下肢動脈阻塞有關。
休息時疼痛:靜止不動也會痛
當堵塞程度較嚴重時,即使沒有走路或運動,腳趾、足背或小腿仍可能持續疼痛,尤其夜間躺下時更明顯。有些患者會發現,把腳垂放到床邊時疼痛稍微減輕,這是因為重力暫時幫助血液往下肢流動。若已出現靜息痛,通常代表下肢血流不足的情況較明顯,建議盡快由心臟科或血管外科醫師檢查。
皮膚與指甲變化
長期血流不足會影響皮膚與指甲健康。患肢可能出現皮膚變薄、發亮、毛髮減少,指甲可能生長變慢、變厚或變得較脆弱等變化。若發現單側腳部膚色明顯變白、變紫,或摸起來比另一側冰冷,也可能是血流供應不足的警訊。
傷口不易癒合、潰瘍或壞死風險
血液負責把氧氣與養分送到組織,也參與傷口修復。若下肢動脈阻塞嚴重,即使只是小擦傷、水泡或修剪指甲造成的小傷口,也可能遲遲不好,甚至形成潰瘍。糖尿病患者尤其需要注意足部照護,因為神經感覺可能變差,不一定能在第一時間察覺傷口或疼痛。若傷口反覆感染、顏色變深或久不癒合,應儘早就醫。
周邊動脈堵塞的好發族群:誰是高風險對象?
周邊動脈堵塞與動脈粥狀硬化密切相關,因此只要會增加血管老化、發炎或斑塊堆積的因素,都可能提高發生風險。以下族群建議提高警覺,必要時可與醫師討論是否安排初步檢查:
| 好發族群 | 常見風險來源 | 建議留意狀況 |
|---|---|---|
| 吸菸者 | 血管內皮受損、血管收縮、血栓風險上升 | 走路腳痠、腳冷、腳麻 |
| 糖尿病患者 | 高血糖傷害血管與神經 | 足部傷口、感覺變差、感染 |
| 高血壓/高血脂族群 | 血管壁受損、斑塊堆積 | 下肢疼痛、血流不足症狀 |
| 65歲以上長者 | 血管彈性下降、慢性病累積 | 行走距離變短、腳部冰冷 |
| 慢性腎臟病/洗腎患者 | 血管鈣化、動脈硬化風險較高 | 足部疼痛、傷口癒合不佳 |
| 有家族史者 | 家族遺傳更增加血管病變風險 | 提早評估血管健康 |
提早評估血管健康
若已出現走路痠痛、腳麻腳冷、休息時疼痛,或足部傷口遲遲不癒合,建議盡快諮詢心臟科或血管外科醫師,由專業醫師評估是否與周邊動脈堵塞、周邊血管堵塞或下肢動脈阻塞有關。
周邊血管堵塞可能增加哪些心血管風險?
心肌梗塞
當供應心臟的冠狀動脈因粥狀硬化而狹窄,甚至因斑塊破裂形成血栓,就可能造成心肌缺血與壞死,也就是俗稱的心肌梗塞。由於周邊動脈堵塞患者本身就代表全身血管硬化風險較高,因此冠狀動脈也常合併類似病變。
狹心症
狹心症是冠狀動脈供血不足造成的症狀,常見表現包括胸悶、胸痛、活動時喘或壓迫感。有些患者在運動、情緒緊張或天氣變冷時較容易發作。若周邊動脈堵塞患者同時出現胸悶或活動後不適,更需要進一步檢查心臟血流狀況。
腦中風
若頸動脈或腦血管也有動脈硬化問題,斑塊可能造成腦部血流堵塞,增加缺血性腦中風風險。部分患者在中風前,可能先出現短暫性手腳無力、口齒不清、視力模糊或短暫暈眩等症狀,建議及早就醫評估。
心臟衰竭
心臟肌肉也需要大量的血液和氧氣供應,才有辦法支撐長期輸送血液到全身的工作,當心臟上面的血管也阻塞的時候,就會造成心臟功能不良。周邊動脈阻塞的患者有很高的比例併發心臟衰竭;若心臟衰竭的患者,同時有周邊動脈疾病發生,就會增加嚴重度和死亡率!所以心臟衰竭的患者也要同時評估周邊動脈的健康程度。
周邊動脈堵塞的治療步驟推薦
生活習慣調整:治療的第一步
周邊動脈堵塞的治療,通常會先從生活習慣調整開始,其中戒菸尤其重要。吸菸會持續刺激血管發炎、加速動脈硬化,也會增加血栓形成風險,因此對周邊動脈堵塞患者來說,戒菸是很基礎也很必要的治療方向。
戒菸有助於降低血管持續受損的風險,也會改善下肢循環與走路不適,也有助於降低後續心血管疾病風險。除了戒菸,規律步行訓練也是常見的保守治療方式之一,尤其適合輕度到中度間歇性跛行患者。
藥物治療:降低血栓與血管惡化風險
藥物治療的目的,主要是幫助改善血液循環、穩定血管斑塊,並降低心肌梗塞與腦中風等心血管事件風險。常見治療包括抗血小板藥物,可降低血小板凝集,減少血栓形成機會,幫助維持血流通暢。
若患者合併高血脂,醫師也可能安排降血脂藥物,協助降低低密度膽固醇,減少動脈斑塊持續堆積,也有助於穩定血管發炎反應。若同時有高血壓、糖尿病,也需要配合血壓與血糖控制,避免血管進一步受損。
心導管與血管重建治療
當患者已出現靜息痛、傷口難以癒合,或血管堵塞程度較明顯時,醫師可能會評估是否需要進一步血流重建治療。常見方式之一是血管內介入治療,如氣球擴張與支架置放,屬於微創介入方式。醫師會透過導管進入狹窄血管,以氣球撐開堵塞處,必要時放置支架,協助維持血管通暢。
若堵塞範圍較長、病灶較複雜,或不適合單純以導管處理,則可能需要血管繞道手術。醫師會利用人工血管或自體靜脈,建立新的血流路徑,讓血液繞過堵塞區域,改善遠端肢體血流。這類治療多用於較嚴重或多段性堵塞患者,仍需由醫師依個別狀況評估。
EECP體外反搏治療:非侵入性的循環輔助治療
EECP(Enhanced External Counterpulsation)體外反搏治療,是一種非侵入性的循環輔助療法。治療時,患者會躺在治療床上,下肢綁上特殊氣囊裝置,設備會依照心跳狀態,在心臟舒張期對腿部進行加壓與減壓,協助增加血液回流與周邊循環。
研究證實EECP可以促進患者的動脈血流肌周邊循環,提升患者行走距離和生活品質,是非侵入性的治療好選擇。目前臨床上,EECP可作為循環輔助治療之一,對不適合手術、無法接受侵入性治療,或希望搭配循環復健的患者,可由心臟科醫師評估是否適合接受EECP。
周邊動脈堵塞可以預防嗎?
周邊動脈堵塞可以透過生活習慣調整與慢性病控制,降低發生或惡化的風險。越早開始照顧血管,越有機會降低未來發生或惡化的風險。
戒菸或不吸菸
吸菸會傷害血管內皮、加速動脈硬化,也會增加血栓形成風險。不論年紀多大,只要開始戒菸,對血管健康都有幫助。若本身已經有腳麻、腳冷、走路痠痛等情況,更建議儘早尋求戒菸協助。
穩定控制三高
高血壓、高血糖與高血脂都會讓血管長期承受壓力,也會促進斑塊堆積。建議定期量血壓、抽血追蹤血糖與膽固醇,並依照醫師建議調整藥物與生活習慣。對於糖尿病、高血脂或已有心血管疾病史的人,控制目標會因個人狀況不同而有所差異,應由醫師評估設定。
維持規律有氧運動
快走、游泳、騎腳踏車等有氧運動,有助於改善血液循環、控制體重,也能幫助血糖與血脂管理。若平常很少運動,可以先從每天短時間散步開始,再慢慢增加時間與強度。若已經出現走路疼痛或間歇性跛行,建議先由醫師評估後,再安排適合的運動方式。
飲食少油少糖,多選原型食物
日常飲食可多選擇蔬菜、水果、全穀類、豆類和魚類,並減少油炸食物、加工肉品、含糖飲料與精製澱粉。飲食調整有助於血脂、血糖與體重控制,也能減少血管負擔。
定期檢查血管健康
65 歲以上長者,或 50 歲以上且有糖尿病、吸菸史、高血壓、高血脂等風險族群,建議可與醫師討論是否安排踝臂血壓指數(ABI)檢查。ABI 是安全簡便的評估方式,可協助了解下肢血流狀況,及早發現周邊動脈堵塞風險。
做好足部保養與日常觀察
若本身已有糖尿病、周邊動脈堵塞或下肢循環不佳,足部照護更不能忽略。建議每天檢查腳趾縫、腳底與指甲周圍是否有紅腫、裂痕、水泡或小傷口,並穿著合腳、透氣、包覆性好的鞋襪。需要特別注意的是,若腳部感覺變遲鈍,不建議直接使用熱水袋、電毯或泡過熱的水,以免因感覺遲鈍而不慎燙傷。若發現傷口遲遲不好、顏色變深或出現疼痛惡化,應盡快就醫。
預防周邊動脈堵塞,重點是一起做起
預防周邊動脈堵塞並不是只靠某一種方法,而是從戒菸、控制三高、規律運動、飲食調整與定期追蹤一起做起。若已經有腳麻、腳冷、走路痠痛,或足部傷口不易癒合等狀況,建議不要自行判斷,及早諮詢心臟科醫師,才能更清楚掌握血管健康狀況!
全文參考資料來源
- https://www.nature.com/articles/s41598-024-82485-6
- https://www.nexinhealth.in/blog/eecp-treatment-for-peripheral-artery-disease/
- https://www.ahajournals.org/doi/10.1161/circulationaha.109.923482
- Non-Invasive Solutions for Peripheral Arterial Disease: The Role of EECP Therapy
推薦文章
-
有好就不用去看嗎? 萬一晚上發作怎麼辦?
急性心絞痛的患者,因為病情瞬息萬變,雖然評估是診所可以處理,不用立刻轉去急診的情況,我還是習慣在患者離開診間的時候,嘮叨一句:「如果晚上還是有不舒服,要趕快去急診室喔」偏偏就有一些患者愛問: 如果有比較好就不用去看了嗎? 也許您覺得對啊,不就是這樣嗎? 說真的,我也不知道為什麼要問這句話? 有比較 -
心電圖沒事就不用吃藥了吧?! | 宇平診所
「心電圖沒事就不用吃藥了吧?!」 好多好多次了,不管是心絞痛、心律不整、還是心臟衰竭的病人,常常會在做完心電圖之後問我這句話,讓劉醫師瞬間回想起當年老師上心電圖學的第一句話: 「心電圖沒有異常不代表沒有心肌梗塞喔!」 心電圖只告訴您現在這一瞬間沒有心臟亂跳,沒有單純急性冠狀動脈完全阻塞的情況,但是 -
EECP體外反搏治療手記,被連打兩槍
才出院四天就來我這邊看診,這位40出頭的患者,一臉驚慌的樣子,說話斷斷續續的,上氣不接下氣他在一個月內,連續兩次心肌梗塞發作,兩次都做了緊急的心導管手術,第二次手術後產生嚴重休克,住進加護病房使用主動脈內氣球幫浦(intra-aortic balloon pump,IABP)來穩住血壓,住了七天才 -
周邊動脈堵塞、周邊血管堵塞、下肢動脈阻塞差異在哪?心臟科醫師專業告訴你!
{ "@context": "https://schema.org", "@type": "MedicalWebPage", "headline": "周邊動脈堵塞、周邊血管堵塞、下肢動脈阻塞差異在哪?心臟科醫師專業告訴你", "description": "心臟科醫師角度解析周邊動脈堵塞、周邊血
門診時間
一
二
三
四
五
六
早 8:00-12:00
劉中平李幸容
劉中平
劉中平李幸容
劉中平李幸容
劉中平
劉中平
午 15:00-18:00
劉中平
劉中平李幸容
劉中平
劉中平
劉中平李幸容
休
晚 18:00-20:00
劉中平
劉中平李幸容
劉中平
劉中平
劉中平李幸容
休

 由深耕高雄的劉中平院長領軍
由深耕高雄的劉中平院長領軍